La varicela es una de las infecciones más comunes en la infancia, pero haberla sufrido no borra su huella por completo. El virus que la provoca no desaparece, sino que sino que permanece latente en los ganglios del sistema nervioso durante años o incluso décadas.
En ese estado, queda protegido frente al sistema inmunitario. Sin embargo, cuando las defensas se debilitan —por la edad, una enfermedad o determinados tratamientos— puede reactivarse y reaparecer en forma de herpes zóster, conocido popularmente como culebrilla. “Esto suele ocurrir por un debilitamiento del sistema inmunitario, o bien por inmunosenescencia, es decir, el envejecimiento del propio sistema, además de por medicamentos o enfermedades que lo comprometen”, explica Isabel Jimeno Sanz, responsable del Grupo de Trabajo de Vacunas de la Sociedad Española de Médicos Generales y de Familia (SEMG).
La edad es el principal factor de riesgo. A partir de los 50 años, y especialmente desde los 60, el sistema inmunitario pierde eficacia de forma progresiva. Es en esa etapa cuando la incidencia de Herpes zóster se dispara.
Las personas con el sistema inmunitario debilitado, como pacientes con cáncer, VIH o enfermedades autoinmunes, así como en quienes reciben tratamientos inmunosupresores (quimioterapia, corticoides prolongados o fármacos biológicos) o han sido trasplantados de órganos o médula ósea, son más propensas a padecer la enfermedad. Esto se debe a que las defensas se reducen de forma significativa y el virus encuentra un entorno más favorable para reactivarse.
En niños es poco habitual, pero puede aparecer si la varicela se pasó muy temprano o en menores con defensas bajas por enfermedades o tratamientos que reducen la respuesta inmunitaria.
En los últimos años, los especialistas han detectado un aumento de su incidencia. Durante la pandemia, los casos llegaron a incrementarse cerca de un 20%, en parte por la linfopenia asociada a la covid y por los retrasos en el diagnóstico.
Evolución
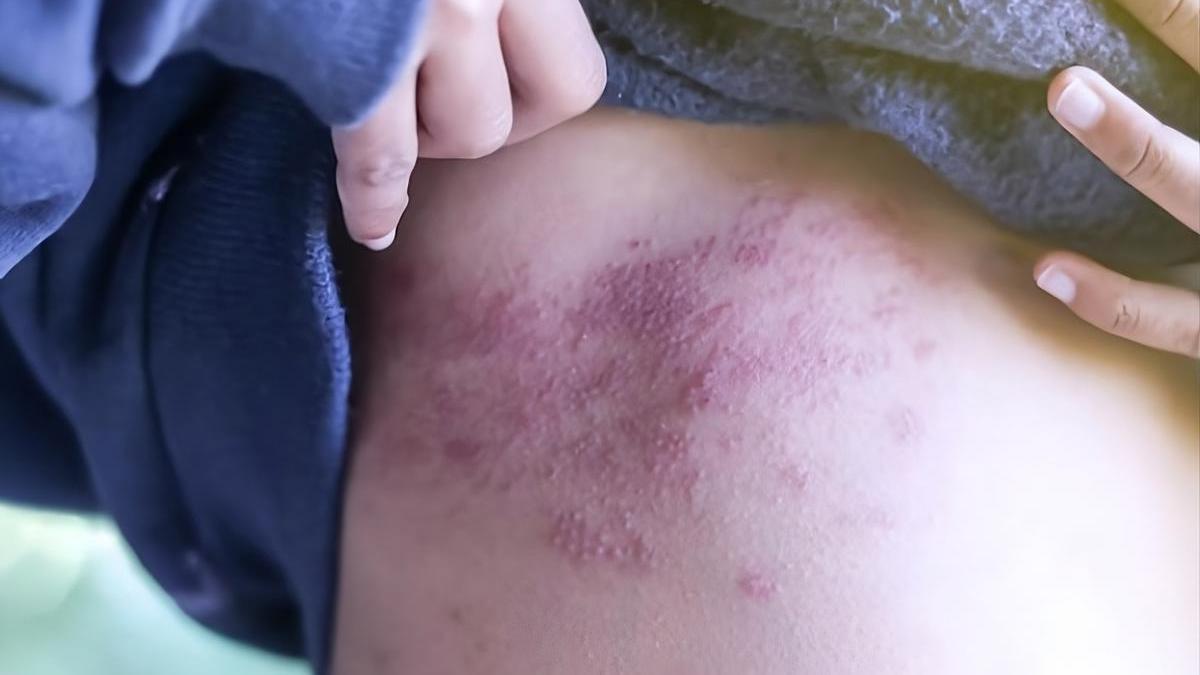
Los primeros signos de presencia de la culebrilla incluyen dolor punzante u hormigueo. “Los pacientes presentan dolor, ardor, hormigueo o sensación de que “te muerden desde dentro”, describe Jimeno. Se trata de un dolor neurálgico, porque afecta directamente al nervio, inflamándolo y provocando una sensación de quemazón, pinchazos o hipersensibilidad extrema en la piel. El dolor puede ser de leve a severo, dependiendo del caso. En algunas situaciones, incluso el roce de la ropa resulta insoportable.
Días después, en esa misma zona comienza a aparecer la erupción. Primero se presenta como manchas rojizas que evolucionan hacia vesículas o ampollas agrupadas, llenas de líquido. Estas lesiones siguen el trayecto de un nervio —dermatoma— y se distribuyen en forma de banda. Suelen localizarse en el tronco, especialmente en la zona lumbar o cervical, aunque también pueden afectar al rostro, el ojo o el oído.
El herpes zóster no se transmite directamente entre personas, pero quien lo padece sí puede contagiar el virus varicela-zóster a otros a través del contacto con el líquido de las vesículas, donde el patógeno está activo. Si alguien sin inmunidad previa entra en contacto con ese virus —por ejemplo, al tocar las lesiones cutáneas— no desarrollará un herpes zóster, sino la varicela.
El periodo de contagio se limita a la fase en la que las ampollas están abiertas y con líquido. Una vez que se han secado y convertido en costras no hay riesgo de contagio.
Posibles complicaciones
Se calcula que cerca de tres de cada diez personas desarrollará herpes zóster. En la mayoría de los casos, el herpes zóster tiende a desaparecer por sí solo en un plazo de una a dos semanas. Sin embargo, en personas con el sistema inmunitario debilitado el virus puede diseminarse y afectar a distintos órganos, lo que complica el cuadro clínico.
Las secuelas pueden afectar de manera considerable a la calidad de vida. La más común la neuralgia posherpética —dolor crónico intenso—, que puede afectar entre el 30 y el 50% de mayores de 60 años. “Se trata de un dolor que puede durar años, de difícil control y que precisa tratamiento médico”, advierte la doctora Jimeno.
No es el único caso. Dependiendo de la localización, pueden aparecer otro tipo de complicaciones. Cuando afecta al ojo, existe riesgo de queratitis, glaucoma o pérdida de visión. También pueden producirse alteraciones neurológicas como parálisis facial o encefalitis y, raramente, afectación visceral o ictus.
Prevención
Es fundamental acudir a un especialista lo antes posible si sospechas que tienes herpes zóster. Los médicos destacan que el diagnóstico y tratamiento deben realizarse preferiblemente en las primeras 72 horas desde la aparición de las lesiones para mejorar la evolución y prevenir complicaciones graves. “Es muy importante, sobre todo en pacientes mayores de 50. Iniciando el tratamiento con antivirales dentro de las primeras 72 horas, se reduce la duración de la erupción, el dolor y el riesgo de complicaciones; pero no significa que cure la infección”, aclara la especialista.
El tratamiento terapéutico se basa en antivirales como aciclovir, valaciclovir o famciclovir, que reducen la duración del brote, la intensidad del dolor y el riesgo de sufrir complicaciones.
Con todo, la herramienta más eficaz sigue siendo la prevención. La vacunación frente al herpes zóster ha demostrado una elevada eficacia tanto para reducir el riesgo de desarrollar la enfermedad como para evitar sus complicaciones. “Reduce el riesgo en un 97% y la presencia de neuralgia postherpética en un 91 %”, subraya Jimeno.
La vacuna es segura, eficaz tiene una protección duradera — más de diez años—. Se administra en dos dosis separadas entre dos y seis meses y está recomendada en adultos a partir de los 50 años y en personas con factores de riesgo.
La ciencia confirma los beneficios de la vacuna contra el herpes zóster
La vacuna contra el herpes zóster, diseñada para frenar la reactivación del virus de la varicela, ha generado una generado una gran expectación más allá de su función original. Estudios recientes señalan que podría reducir el riego de padecer alzhéimer, un infarto o una enfermedad cerebrovascular.
Pascal Geldsetzer, epidemiólogo y profesor asistente de medicina en Stanford University, ha liderado un estudio basado en registros de salud de más de 280.000 adultos mayores en Gales. Dicha investigación, publicada en 2025 en la revista Nature, muestra que quienes recibieron la vacuna Zostavax tenían un 20% menos de probabilidades de ser diagnosticados con demencia durante los siete años posteriores.
La reducción de este riesgo era mayor en mujeres que en hombres. Las mujeres suelen tener respuestas inmunes más robustas que los hombres. Eso podría hacer que la vacuna genere una protección más eficaz, no solo frente al virus, sino también frente a procesos inflamatorios asociados.
Un análisis posterior en Canadá, en el que han participado cerca de medio millón de personas, arroja resultados similares. “Cada vez hay más pruebas que demuestran que las vacunas pueden tener efectos beneficiosos en el sistema inmunitario que van más allá de la respuesta de anticuerpos específica para la que fueron diseñadas”, explica Geldsetzer.
Pascal Geldsetzer, planteó dos posibles explicaciones. La primera sugiere que la reactivación constante de virus latentes podría generar un “estrés crónico” sobre el sistema inmunitario, acelerando la inflamación asociada a enfermedades neurodegenerativas. La segunda apunta a que la vacuna podría fortalecer el sistema inmunológico de manera que su efecto beneficioso vaya más allá de la protección frente al virus.